- ホーム
- てんま活法整骨院の治療コラム 膝痛
てんま活法整骨院の治療コラム
当院の施術のことや、整体のこと
皆様に有益な情報を書き綴ってまいります。
じぶんんにも当てはまるな〜
こんな症状も整体でいいの?
こんな時はどうしたらいいの?膝の痛みの原因と変形性関節症での注意点
2026/01/27はじめに
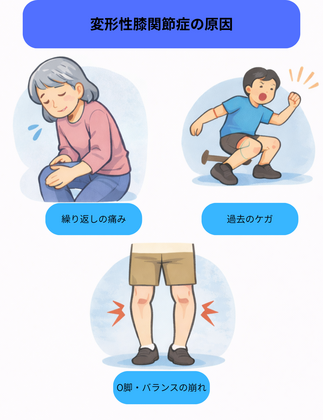
原因解説
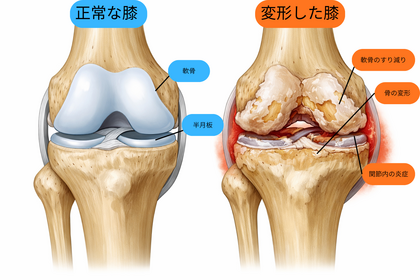
- 関節軟骨のすり減りと変形
- 滑膜の炎症と関節液の減少
- 筋力の低下と支持機能の低下
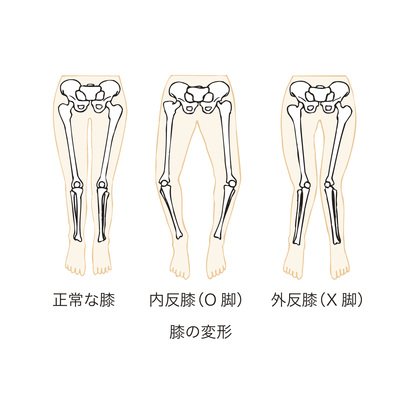
- アライメントの異常(O脚・X脚)
- 体重の増加による負荷増大
- 関節内構造の損傷歴(けがや半月板の損傷)
- 遺伝的要因やホルモンバランスの変化
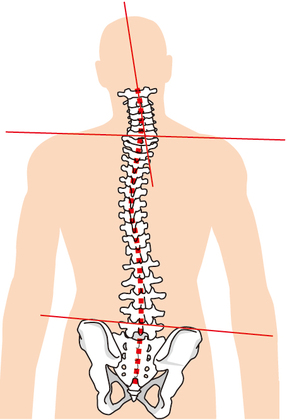
体のゆがみの解説
対策
腸脛靭帯炎の本当の原因|マッサージだけでは治らない理由
2025/10/08ランニングをしていて、膝の外側に違和感や痛みを覚えたことはありませんか?
特に走り始めてしばらくするとズキズキとした痛みが出て、走り続けるのが難しくなる
そんな経験をされた方は腸脛靭帯炎(ちょうけいじんたいえん)の可能性があります。

はじめに
こんにちは、大阪市北区てんま活法整骨院の木下です。
腸脛靭帯炎は、ランナーの約12%に発症すると言われており、特にマラソンや長距離を頻繁に走る人に多く見られます。
走りすぎたからだろうと軽く考え、マッサージやストレッチで一時的に対処する方も多いですが、実はそれだけでは根本的な改善には至りません。
なぜなら、腸脛靭帯炎の本当の原因は体の使い方とゆがみにあるからです。
今回は、なぜマッサージやストレッチだけでは腸脛靭帯炎が治らないのか、根本原因と日常生活での注意点について詳しくお伝えします。
腸脛靭帯炎の原因
腸脛靭帯炎は、膝の外側にある靭帯が、太ももの骨の外側のでっぱりと擦れ合うことで炎症が起きます。
走っている時の繰り返しの摩擦がきっかけですが、問題はなぜそのような摩擦が生じるのかという根本の原因にあります。
次の項では、その主な要因をひとつずつ詳しく解説していきます。
■ ランニングフォームの不良
多くの腸脛靭帯炎の方は、フォームの乱れが見られます。具体的には以下のような特徴です。
足のねじれ:足が内側にねじれるように接地することで、腸脛靭帯が過剰に引き伸ばされやすくなります。
膝が内側に倒れる:着地時に膝が内側に入ると、腸脛靭帯が骨と擦れる位置に押し込まれてしまいます。
ストライドが大きすぎる:足を前に出しすぎると着地の衝撃が強くなり、腸脛靭帯へのストレスも増大します。
これらはささいなフォームの乱れですが、長距離を走ることで刺激が繰り返され、徐々にダメージとなって蓄積します。
■ 股関節周囲筋の筋力低下
ランニング時の足を正しくコントロールするには、股関節まわりの筋肉が重要です。
とくに以下の筋肉の弱さが原因となります。
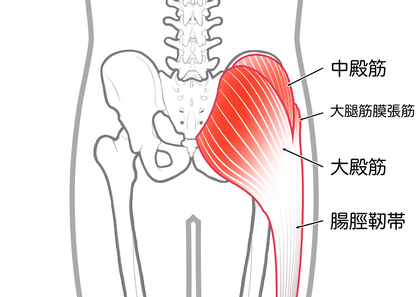
中殿筋:骨盤の横にある筋肉で、片脚立ちや走行時のバランスを保つ役割。
弱くなると骨盤が左右に揺れ、膝の軌道が乱れます。
大殿筋:お尻の大きな筋肉で、脚を後ろに蹴り出す力を生み出します。
弱くなると股関節の安定性が低下し、膝が内側に入りやすくなります。
これらの筋力不足により膝の位置が安定しなくなり、腸脛靭帯が常に引っ張られる状態が続いてしまいます。
■ 足部のアライメント異常
足のバランスや使い方のクセも膝や腸脛靭帯に大きな影響を及ぼします。
以下のような特徴がある方は要注意です:
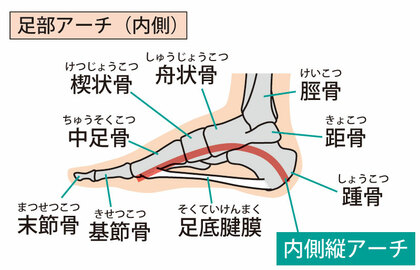
扁平足:土踏まずが落ちていることで、足首が内側に倒れ込み(過回内)、その結果として膝が内旋しやすくなります。
回内足・過回内:足が過度に内側に傾く着地をすることで、下肢全体のアライメントが崩れ、腸脛靭帯への張力が高まります。
このような足部のクセがあると、走るたびに膝がズレた状態で動くため、腸脛靭帯に摩擦が生じやすくなります。
■ 過度なランニング量と急なトレーニング増加
腸脛靭帯炎はオーバーユース症候群、使いすぎ症候群のひとつです。
以下のようなケースで起こりやすくなります:
急に距離を伸ばした:月間走行距離を一気に増やすと、筋肉や靭帯、関節が耐えきれずに炎症が起こります。
休養不足のまま連日走った:回復する前に再び負荷をかけることで、微細な炎症がどんどん蓄積していきます。
坂道トレーニングを急に始めた:上り坂では股関節と膝に、下り坂では着地時の衝撃が大きくなり、腸脛靭帯への負荷が跳ね上がります。
体が順応できる範囲を超えたトレーニングは、結果としてケガに繋がりやすくなります。
■ ストレッチやケア不足
腸脛靭帯は太ももの外側にある筋肉が骨に付く部分の強くて硬い繊維です。
以下のような状態では特に摩擦が起こりやすくなります。
太ももの外側の緊張:柔軟性が低下すると、膝の曲げ伸ばし時に靭帯が骨に強く擦れます。
筋膜の滑走不良:水分不足やケア不足によって筋膜同士の滑りが悪くなり、動作のたびに引っかかるような動きが生じます。
日常的なケア不足:運動後のアイシング、ストレッチ、筋膜リリースを怠ると、炎症が慢性化しやすくなります。
単に筋肉の硬さだけでなく、体のバランス、使い方、日常のリカバリー方法までを考えることが必要です。
以上のように、腸脛靭帯炎は単純な使いすぎではなく、複合的な要因が積み重なって発症します。
マッサージやストレッチで表面的な緊張を取るだけでは根本的な解決には至らず、ランニングフォームや筋力、姿勢や身体の使い方までをトータルで見直すことが本質的な改善への道となります。
体のゆがみの解説
腸脛靭帯炎の根本原因のひとつに体のゆがみがあります。
このゆがみとは、体の左右の対称性、筋肉のバランスが崩れてしまっている状態を指します。
日常生活のクセや筋力のアンバランスによって無意識にゆがみが蓄積され、その結果として膝や腸脛靭帯に負担が集中しやすくなるのです。
ゆがみ=筋肉の状態+生活習慣+動作のクセ
体のゆがみは、単に骨がズレているだけでなく、以下の3つの要素が絡み合って生まれます:
筋力のアンバランス(特に体幹・股関節周囲)
反復される日常の姿勢やクセ(片足重心、座り方など)
無意識の動作習慣(走り方・歩き方・階段の上り下り)
腸脛靭帯炎の真の解決には、これらすべてを把握して、根本から修正していくアプローチが必要なのです。
対策
セルフケアでは届かない日常動作の見直し
腸脛靭帯炎は、一度炎症が落ち着いても、再発しやすい傾向にある疾患です。
なぜなら、痛みの出た原因(フォーム・姿勢・生活習慣)が変わっていない限り、同じ負荷がまた腸脛靭帯にかかってしまうからです。
ここでは、症状の再発を防ぐための日常生活における注意点を5つの視点から解説していきます。
■ 1. 長時間の座りっぱなしを避ける
座っている時間が長くなると、股関節の前側や太ももの外側が硬くなります。
この硬さが体幹から下肢の動きに制限をかけ、骨盤・股関節の可動性が落ち、膝にストレスが集中する原因になります。
【実践ポイント】
1時間に1回は立ち上がり、屈伸、膝の曲げ伸ばしなどで体を動かす。
椅子に深く座り、背中と腰を丸めないように注意
長時間の座りっぱなしは、知らず知らずのうちにランニング時の可動性低下を招いています。
■ 2. 片足重心のクセに注意する
無意識のうちに片足に体重をかけるクセは、骨盤の傾きや股関節の筋力バランスを崩す原因です。
これにより、足の軌道が偏り、腸脛靭帯に過剰な緊張が起きやすくなります。
【実践ポイント】
鏡の前で真っ直ぐ立った姿勢をチェック。
両肩の高さや骨盤の左右差など
信号待ちや電車待ちでどちらか一方に乗っていないか意識する
靴のソールのすり減り方を見ると、偏りの有無が分かります
左右均等に立つことは、地味ながらも股関節と膝の安定性を高める第一歩です。
■ 3. 階段・坂道での足の使い方を見直す
下り坂や階段の下りでは、膝にかかる衝撃が上りよりも2~3倍に増加します。
腸脛靭帯はこの衝撃による伸ばされながら力を発揮する状態が最も負担がかかります。
【実践ポイント】
下りでは歩幅を小さくし、重心を後ろに引きすぎない
上りでは、太もも前ではなくお尻で押し上げる意識
手すりを軽く使うのも負担軽減に有効
こうした力の入れ方のクセが腸脛靭帯へのダメージを蓄積させている原因です。
■ 4. ランニングシューズの見直し
足元は体の土台です。
ソールがすり減った靴、クッション性が失われた靴を使い続けると、着地の衝撃を直接膝や腸脛靭帯が受けることになります。
実践ポイント】
月間走行距離が150km以上の方は、500~700kmで買い替えが目安
自分の足型・走り方に合った靴を、専門店でフィッティングしてもらう
クッション性・サイズ感・フィット感を必ず確認
安易に人気ブランドだからと選ばず、自分の足に本当に合う靴を見つけることが大切です。

■ 5. トレーニング量・スケジュールの調整
痛みの出やすい人ほど、真面目でがんばり屋さんである傾向が強く、休むことに抵抗を感じがちです。
しかし、体は常に回復と負荷のバランスの上に成り立っています。
【実践ポイント】
週に何キロ走るかではなく、走った翌日にどう感じるかで判断
トレーニングの内容を「強→軽→休→強」とリズムよく組み立てる
痛みや違和感を感じた日は、思い切って完全休養を取る勇気を持つ。
効率的な回復が、長期的には記録と健康の両立につながります。
まとめ
上記の5つのポイントは、すぐに取り組むことが出来る内容です。
セルフマッサージやストレッチと違い、軽視されやすいのですが、痛みの根を断つためには、こうした体の使い方や日常の意識が極めて重要です。
日常のクセこそが腸脛靭帯炎のきっかけであり、それを変えることで、根本的な改善と再発予防が可能になります。
腸脛靭帯炎は、多くのランナーが経験するトラブルですが、決して走りすぎだけが原因ではありません。
マッサージやストレッチで一時的に症状を和らげることはできても、再発を防ぐためには、体の使い方や姿勢のクセと向き合う必要があります。
痛みや不安を抱えて、走ることを諦める理由のは辛いですよね。
根本的な原因に向き合うことで、もっと快適に、もっと長くランニングを楽しむことができるようになります。
対策をしたけれど症状が改善されない方はぜひ国家資格を持った専門機関を受診してください。
当院でも体のゆがみと体の使い方をもとにした根本的な改善をサポートしています。
自転車に乗る時の股関節に痛み〜股関節痛
2025/07/10自転車にまたがる時、股関節に痛みが出る
ペダルをこぐたびに股関節が詰まるように痛い
そんな症状でお悩みではありませんか?

はじめに
こんにちは、大阪市北区てんま活法整骨院の木下です。
日常生活で欠かすことのできない乗り物である自転車。
自転車に乗るたびに出る痛みは、このまま乗り続けて大丈夫なのだろうかと不安になりますよね。
股関節の痛みは40代以降の女性に多く見られる症状で、加齢による変化や生活習慣、運動時のクセが重なって起こることが多いとされています。
実際、厚生労働省の調査によると、女性は男性に比べて変形性股関節症の発症リスクが高いと報告されています。
その原因は生まれ持った関節の形から日常の姿勢や体の使い方のクセ、体のゆがみといった見えない要因も深く関わっています。
本記事では、特に自転車に乗っている時に痛みを感じる方へ向けて、股関節痛の原因や体のゆがみとの関連、日常生活での注意点について、専門的な視点からわかりやすく解説していきます。
自転車にまたがる時の痛み、股関節痛でお悩みの方はぜひ最後までお読みください。
■原因解説
股関節痛は、一見すると単なる筋肉の疲労や年齢による変化に思われがちですが、実際には複数の解剖学的・運動学的な要因が複雑に絡み合って発症します。
特に自転車に乗っている際の股関節の痛みには、以下のような原因が考えられます。
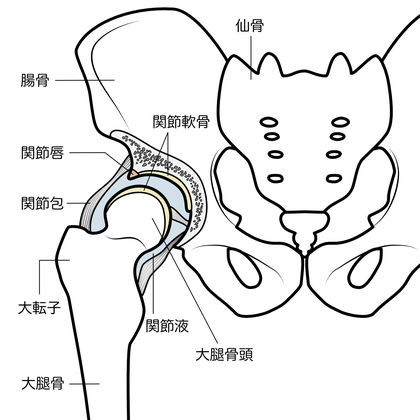
- 関節唇損傷
股関節は球関節と呼ばれる構造を持ち、骨盤側の寛骨臼と大腿骨頭がはまり込む形で成り立っています。
その際、寛骨臼の縁を取り囲むように存在する軟骨性の組織が関節唇です。
関節唇はクッションの役割を担い、関節の安定性と衝撃吸収を助けますが、自転車による反復運動や長時間の負荷が加わると、亀裂や断裂を起こすことがあります。
関節唇が損傷すると、特に動き出しや方向転換時に引っかかり感や鋭い痛みが現れるのが特徴です。
- 腸腰筋の過緊張
腸腰筋は、腸骨筋と大腰筋を合わせた総称で、腰椎から骨盤内を通り、大腿骨の内側につながる深いところを通っている筋です。
足を前に上げる動きで使う筋であるため、自転車をこぐ動作では常に使われています。
長時間の使用によってこの筋肉が過緊張を起こすと、股関節の前方に圧迫感や痛みが生じ、動かす範囲にも制限が出てくることがあります。
また、腸腰筋が硬くなると骨盤の前傾姿勢を助長し、より一層股関節へのストレスを高めてしまいます。
- 股関節の可動域制限と代償動作
股関節の動きが制限されると、体はその不足を他の部位で補おうとします。
たとえば、股関節の屈曲が不足すると、背骨の腰部分を過度に反らせる動きで代償しようとし、結果的に腰痛を引き起こしたり、股関節への負担をさらに増大させることになります。
代償動作は、筋肉や関節に余計な負荷をかけるため、慢性的な痛みの引き金になりやすいのです。
- 軟骨の摩耗と変形性股関節症の初期症状
股関節内には関節軟骨が存在し、関節の滑らかな動きを支えています。
しかし、年齢や過度な負荷により軟骨がすり減ると、骨同士が直接こすれ合い、痛みや炎症を起こします。
これが変形性股関節症の始まりです。
初期には運動時や長時間の使用後に違和感を覚える程度ですが、進行すると日常動作にも支障をきたすようになります。
まあた、股関節に痛みが出て、レントゲンなどで生まれつき関節が浅いと診断される方も多くおられます。
- サドル位置・ペダル角度の不適合
股関節は、サドルの高さ・前後位置・ペダルの角度により、負荷のかかり方が大きく変わります。
サドルが低すぎると、ペダルをこぐたびに股関節が深く曲がりすぎる状態になり、前方の筋肉や関節を包む膜に過度な圧力がかかります。
また、ペダルの角度が足の軌道に合っていないと、膝や股関節がねじれるような動作になり、炎症や関節内への刺激が生じやすくなります。
このように、股関節の痛みには構造的・機能的・動作的な問題が複合的に関わっており、ただの使いすぎや年のせいで片付けてしまうことは危険です。
早期に原因を見極め、適切なケアを行うことが大切です。
■体のゆがみの解説
股関節は、骨盤と太ももの骨をつなぐ重要な関節であり、上半身と下半身をつなぐ重要な関節です。
そのため、股関節の動きや痛みには、体全体のバランスや姿勢が深く関係しています。
特に影響を与えるのが体のゆがみです。
骨盤が前傾または後傾した状態が続くと、股関節の位置関係が崩れ、正しい動作ができなくなります。
例えば、骨盤が前に傾きすぎると、股関節が常に曲がった状態になり、腸腰筋や大腿直筋といった太ももの前側の筋肉に過剰な緊張が生まれます。
また、日常の姿勢のクセ—たとえば片脚に重心をかけて立つ、足を組む、デスクワーク中に背中を丸める—なども体や股関節のゆがみを助長します。
このような姿勢の乱れが積み重なることで、股関節にかかる負担が偏り、やがて痛みとして現れてしまうのです。
特に自転車では、体幹が前傾しやすく、骨盤が不安定な状態になりやすいため、体のゆがみが痛みを引き起こしやすくなります。
股関節痛の改善には、このような全身のバランスへの視点も欠かせません。
■対策
股関節の痛みを和らげ、悪化を防ぐためには、日常生活の中で股関節に負担をかけない動き方・環境づくりが重要です。
ここでは、自転車に限らず、生活全般において注意すべき具体的なポイントを詳しくご紹介します。
正しい姿勢の習慣化
座っているとき、立っているとき、歩いているときなど、あらゆるシーンで骨盤を立てる意識が大切です。
骨盤が前後に傾くと、股関節周囲の筋肉(腸腰筋・殿筋群など)にアンバランスな負荷がかかり、結果的に股関節を支える力が弱まります。
特に座位では、背もたれに頼らず骨盤を立てて座るよう意識しましょう。
深く腰掛け、お尻の下にある骨で体を支える感覚が大切です。
足を組むクセがある方は、無意識に体をゆがめている可能性があるため、注意が必要です。
同一姿勢の持続を避ける
股関節は、本来あらゆる方向に自由に動く関節です。
そのため、長時間同じ姿勢でいると、関節や筋肉、靭帯がこわばり、動きが悪くなります。
たとえばデスクワークや車の運転などで長く座る際は、1時間に1度は立ち上がって軽く歩いたり、股関節をゆっくり前後左右に動かす
そうすることで筋肉の緊張が長く続かないようにすることが重要です。
椅子に浅く座って猫背になっている場合も、骨盤が後傾し、股関節に圧力がかかるので注意しましょう。
自転車のポジションを見直す
ご自身の体格や股関節の動きに合ったポジションで自転車に乗ることが非常に重要です。
以下の点を意識しましょう。
- サドルの高さ:ペダルが一番下にあるとき、膝が軽く曲がる程度が理想です。
膝が深く曲がってしまう場合は、サドルが低すぎます。
- サドルの前後位置:股関節が窮屈に曲がらず、自然な前傾姿勢が取れるよう調整します。
座る位置が前すぎると、股関節の曲がる角度が強くなり痛みを誘発しやすくなります。
- ハンドルとの距離:ハンドルが近すぎると体が丸まり、骨盤が倒れて・股関節の曲が理が大きくなります。
ハンドルと体の間にスペースが適度にあることで、股関節が自然なポジションで保たれます。
体重管理も重要な要素
体重が増えると、股関節にはそのぶん大きな負荷がかかります。
特に歩行や階段の昇降では、体重の3倍以上の負荷が股関節にかかるといわれています。
急激なダイエットはかえって筋力低下を招くため、バランスの良い食事と、ウォーキングや水中歩行などの有酸素運動を継続することが有効です。
このように、日常の小さな動作や環境の見直しが、股関節の健康を守る大きなカギになります。
痛みが出てからではなく、痛みが出ないように、また悪化しないように、早めの対策を心がけることが非常に大切です。
■まとめ
自転車に乗るたびに感じる股関節の痛み…
いつも痛いわけではないし、そのうち良くなるだろうと思って放置していませんか?
痛みには必ず原因があり、それは骨や筋肉だけでなく、体の使い方や姿勢のクセ、ゆがみによって生じていることが少なくありません。
原因を理解し、日常生活を少しずつ見直すだけでも、股関節への負担はぐっと軽減できます。
痛みや違和感が続く方はお近くの専門的な機関を受診してみてください。
当院でも、体のゆがみを特殊な検査で確認した後、体のゆがみから股関節にアプローチする施術を行なっています。
自転車に乗る時の股関節の痛み、股関節痛でお悩みの方は一度ご相談ください。
天気が悪いと痛む膝…それ、放っておくと危険です。
2025/06/30
はじめに
原因解説
体のゆがみの解説
対策
1. 膝を冷やさない温活の工夫
2. 膝にやさしい靴選びと履き方の見直し
3. 関節を守る正しい階段昇降・立ち座り動作
まとめ
膝を曲げるのが痛い〜水が溜まった膝の痛み
2025/06/13長い時間歩くと次の日の膝が腫れぼったい
正座や階段の昇り降りが辛い
このような症状でお困りではないですか?
はじめに
こんにちは、大阪市北区てんま活法整骨院の木下です。
当院でも多くご相談いただく膝の痛み
特に膝に水が溜まっていると言われ、膝の痛みと腫れぼったくなってくると病院で水を抜く。
水を抜いた後しばらくは楽だけどまた動かすと腫れてきての繰り返しになっていませんか?
膝関節に水が溜まる症状は膝関節水腫と呼ばれ、炎症が原因で関節内に関節液と呼ばれる関節の潤滑液が過剰に分泌される状態です。
実際、厚生労働省の「国民生活基礎調査」によると、60代以降の女性の約30%以上が膝の痛みを訴えておられます。
その多くが変形性膝関節症や膝関節水腫を含む症状に悩まされています。
年のせいとあきらめてしまう方も多いのですが、原因を正しく理解し、体の使い方を見直すことで、痛みの軽減や再発予防につながります。
今回は、膝関節水腫の原因や体のゆがみとの関係、そして日常生活での注意点について丁寧に解説いたします。
水が溜まった膝の痛みでお悩みの方のお役に立てると内容ですのでぜひ最後までお読みください。
原因解説
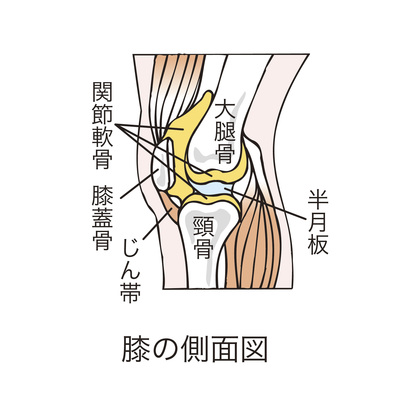
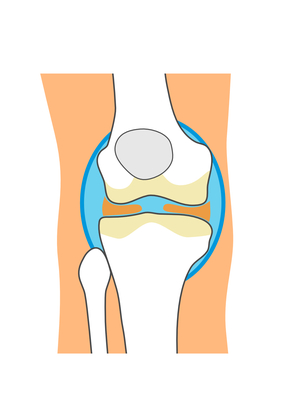
膝関節に水が溜まる膝関節水腫は、膝関節内部にある関節液が異常に増加している状態です。
本来は少量で保たれているこの関節液が、炎症などの影響で過剰に分泌された状態です。
関節包と呼ばれる関節を包む袋の内に溜まり、腫れや痛み、動かしにくさを引き起こします。
以下のような原因が、膝関節水腫を引き起こす主な要因として知られています。
- 関節軟骨の摩耗
年齢とともに膝の関節のクッション性が失われ、軟骨同士の衝突が起きます。
この摩擦が慢性的な炎症を引き起こし、防御反応として関節液が多く分泌されます。
特に60代以降の女性は、ホルモンバランスの変化や筋力の低下により軟骨の劣化が進みやすいため、膝関節水腫のリスクが高くなります。
また、軟骨同士の衝突により、膝の関節自体の変形にもつながります。変形は自然に元に戻ることはないので、変形が始まる前の対策が重要と言えます。
- 半月板損傷
膝関節の中には半月板と呼ばれる軟骨性のクッションがあり、衝撃を吸収したり、関節の動きを安定させる役割を持っています。
この半月板が加齢や過度な運動、急な動作などで損傷すると、関節の動きが不安定になり、炎症が起こりやすくなります。
損傷部分に対する自己修復反応として、関節液が増加し、水腫へとつながります。
- 滑膜の炎症
関節の内側には滑膜という組織が存在しており、ここで関節液が作られています。
膝を酷使したり、細かな衝撃が積み重なったりすることで滑膜に炎症が生じ、異常な量の関節液を分泌してしまいます。
この滑膜性の炎症は、初期では無症状のこともありますが、徐々に腫れや熱感、動かしにくさを伴うようになります。
- 関節リウマチ
関節リウマチは、自己免疫によって関節が破壊されていく病気です。
初期段階で滑膜に炎症が起こり、関節液が過剰に分泌されるため、水腫を生じやすくなります。
リウマチによる水腫は慢性化しやすく、放置すると関節の変形を伴う可能性があるため、早期の発見と治療が重要です。
- 運動や作業による微細な損傷の積み重ね
特別なケガがなくても、日々の階段昇降、買い物、草むしりなど、繰り返し行われる動作によって膝に少しずつ負担がかかります。
この微細なダメージ”が積み重なることで、関節の内部で炎症が起こり、水が溜まってくるケースも少なくありません。
とくに筋力の低下や柔軟性の減少があると、膝の衝撃吸収能力が落ちるため、さらに炎症が起こりやすくなります。
- 血流不全と冷え
膝関節周囲の血流が悪くなると、組織に必要な酸素や栄養が上手く運べない状態になります。
また、冷えによって筋肉や関節の緊張が強まり、膝への負荷が高まることで、結果的に関節液が増加する原因となることもあります。
以上のように、膝関節水腫は単なる水が溜まった状態ではなく、体のさまざまな異常や使い方のクセ、加齢変化が複雑に絡み合って起こる症状です。
症状を繰り返さないためにも、表面的な治療だけでなく、なぜ水が溜まったのかという根本原因に向き合うことが大切です。
体のゆがみの解説
膝関節水腫の発症や悪化には、体のゆがみが大きく関与しています。特に姿勢や動作のクセが膝への負担を増大させるのです。
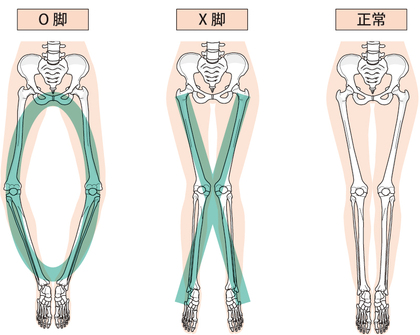
- 体の歪み:骨盤が前傾・後傾、または左右にズレることで、膝の軸がずれやすくなり、特定の部位に負荷が集中します。
- O脚・X脚:足のアライメントが乱れていると、膝の内側または外側に負担が偏り、軟骨に負担をかけます。
- 歩行時のクセ:片足に体重をかけるクセや、足を引きずるような歩き方は、膝の関節面に不均等な圧力を加えるため、水腫の原因になります。
- 背中の丸まり:猫背姿勢など、上半身の重心が前方にずれることで、膝が常に緊張しやすく、関節に慢性的な負担がかかる状態になります。
体のゆがみは、膝だけでなく全身のバランスを崩し、連鎖的に負担が蓄積される原因となります。
膝関節水腫の改善には、膝だけを見るのではなく、全体のアライメント、体のバランスを整える視点が重要です。
対策
膝関節に水が溜まったとき、まず病院などで水を抜く処置を受ける方が多くおられます。
なぜ溜まったのか?を解決しないままでは、時間とともに再発を繰り返すことが非常に多いです。
ここでは、整形外科的処置と並行して行うべき、日常生活での具体的な注意点を詳しく解説いたします。
- 立ちっぱなし・座りっぱなしの時間を短く
長時間同じ姿勢でいると、膝関節周辺の血流が滞り、筋肉の緊張を生みます。
また、滑膜の働きも鈍くなり、関節液の代謝が悪くなることで、関節内の水分バランスが崩れやすくなります。
【ポイント】
家事や仕事中でも、1時間に1回は軽く体を動かす、足を伸ばすなどの時間を取る
長時間の座る時は膝が深く曲がったままにならないような座り方を心がける。
- 体重管理と栄養の見直し
体重の増加は、膝関節にとっておもりをずっと背負っているようなものです。
1kgの体重増加は、歩く時で膝に3kg以上、階段では5~6kgの負荷をかけるといわれています。
【ポイント】
食事のバランスを見直し、食べすぎないようにする。
極端な糖質制限ではなく、血糖値の急上昇を避ける食べ方を心がける
間食などは習慣化するので、まずは食べているもの、食べている量を把握しましょう。
- 冷え対策と保温の工夫
膝が冷えると血行が悪くなり、筋肉の緊張もたかまります。
筋肉の緊張は、関節の可動域が狭くなる要因にもなります。
【ポイント】
冬場はもちろん、夏場の冷房対策としても膝用サポーター、レッグウォーマー、ひざ掛けなどを活用する
入浴はシャワーだけで済ませず、38~40℃程度のお湯に10~15分ゆっくり浸かって体をを温める
ズキズキと痛む際は無理に温めると痛みが増すことがあるので注意。
- 日常動作のクセを見直す
知らず知らずのうちに膝へ負担をかけている姿勢や動作のクセは、膝関節水腫の見えない根本原因になっていることが多いです。
片足に体重をかける、足に合っていない靴を履くなど。
【ポイント】
片足に重心をかける立ち方をしていないか?
イスに浅く腰かけて背中が丸まっていないか?
外反母趾や扁平足がないか?
こうした日常のクセは、専門家の視点から見なければ気づきにくいこともあります。
定期的に姿勢や歩き方のチェックを受けるのもおすすめです。
以上のように、膝関節水腫の対策には痛くないように気をつけるだけではなく、どうすれば膝に負担がかからない体の使い方になるかを意識することが鍵となります。
無理をせず、しかし今の生活の中でできる小さな見直しを積み重ねていくことで、膝の回復と再発予防につながります。
まとめ
膝に水が溜まるという状態は、日常生活に大きな支障をきたす症状です。
しかし、その背景には体のゆがみ、使い方など、明確な原因が存在します。
年齢や体質のせいにしてしまう前に、自分の体と向き合い、動作や姿勢、日常の癖を少しずつ見直していくことが、症状の改善と予防への第一歩となります。
使い方の意識や、日常生活の対策をしても変化を感じれない方はぜひ専門機関にご相談ください。
当院でも体のゆがみにアプローチをする施術を行っています。
膝を曲げる時の痛み、膝に水が溜まる症状でお困りの方は一度ご相談ください。
腸脛靭帯炎の本当の原因|マッサージだけでは治らない理由
2025/06/03走っていると、膝の外側が痛くなるんです。
特に5kmを過ぎたあたりから張りが出てきて、最後まで走りきれません…

はじめに
こんにちは、大阪市北区てんま活法整骨院の木下です。
ランニング時にこのようなお悩みを抱えている40代男性ランナーの方は少なくありません。
この症状は「腸脛靭帯炎(ちょうけいじんたいえん)」と呼ばれるもので、
特に長距離を走るランナーに多く見られることからランナー膝とも呼ばれています。
実際、ある研究ではランニング障害の中で腸脛靭帯炎は全体の約12%を占めており、膝の外側の痛みとして多い原因のひとつとされています。
腸脛靭帯炎の厄介な点は、症状が慢性化しやすいことです。
初期段階で適切な対応をしないと、痛みが長引き、走れない期間が続くこともあります。
特に仕事とランニングの両立で忙しい40代男性にとって、走る時間は貴重なリフレッシュタイムでもあります。
その時間が痛みによって奪われてしまうことは、心身両面のストレスにもつながりかねません。
さらに、腸脛靭帯炎は痛みの出る時期や部位に個人差があり、「これくらいなら大丈夫だろう」と無理をして悪化させてしまうケースも少なくありません。
早期の正しい対応が、症状の悪化や慢性化を防ぐためのカギとなります。
この記事では、腸脛靭帯炎に悩む40代男性ランナーの方へ向けて、症状の根本的な原因を専門的かつわかりやすく解説し、
日常生活での注意点や改善のヒントをご紹介いたします。
原因解説
腸脛靭帯炎は、太ももの外側にある腸脛靭帯という靭帯が、膝の外側の骨(大腿骨外側上顆)にこすれて炎症を起こすことで発症します
主な症状は、膝の外側にズキズキとした痛みを感じ、走行中または走行後に強くなるのが特徴です。
腸脛靭帯は、骨盤の外側(腸骨稜)から始まり、太ももの外側を通って膝の外側に付着する非常に長い靭帯です。
歩行やランニングなどの動作で膝が曲がるとき、この腸脛靭帯が大腿骨の外側と摩擦を起こします。
摩擦が繰り返されることで、周辺組織に炎症が起こり、痛みを感じるようになります
では、なぜ腸脛靭帯に過剰な負担がかかるのでしょうか?
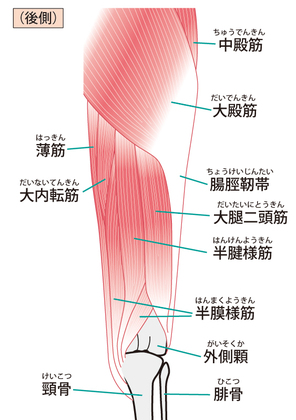
特に問題となるのは以下のような要因です
- 中殿筋(ちゅうでんきん)など股関節周囲筋の筋力低下
- 骨盤の左右差やねじれ(骨盤のアライメント不良)
- 足部の過回内(かかいない)※内側に倒れこむ動きによる地面との接地不良
- 大腿筋膜張筋(だいたいきんまくちょうきん)の柔軟性低下と緊張
こうした筋力バランスの崩れや姿勢のゆがみがあると、膝関節だけに過度な負荷が集中し、腸脛靭帯が大腿骨と擦れる回数・圧力が増加します。
また、ランニングフォームの癖(片脚重心、過度なストライド、着地時の膝の内旋など)も大きな影響を与えます。
これらが複合的に重なり、靭帯へのストレスが限界を超えることで炎症が起きるのです。
つまり、膝に痛みがあるからといって膝だけをケアしても根本的な改善にはつながりません。
腰・股関節・足部といった体全体の連動を見直すことが、腸脛靭帯炎の根本的な改善には不可欠です。
体のゆがみの解説
腸脛靭帯炎の発症には、体のゆがみが大きく関係しています。
痛みが出ている膝はあくまで結果であり、その原因は他の部位にあることが少なくありません。
たとえば、骨盤が左右どちらかに傾いていたり、前傾・後傾といった姿勢の崩れがあると、股関節の動きが制限され、膝に余計な負担がかかります。
また、片足重心のクセや、座る姿勢の乱れなどによってバランスを崩していると、左右の足の長さに微妙な差が生じます。
それがランニング時のバランスの乱れに繋がります。
また、股関節の可動域が狭いと、走行時に膝や足首がその代わりの動きをしてとして過剰に動きます。
結果として腸脛靭帯に必要に負担がかかり、大腿骨との摩擦が強くなり、炎症の引き金となります。
さらに、足首の動きも重要です。
足が内側に倒れるクセがあると、着地の衝撃が膝に直接伝わりやすく、腸脛靭帯への負担が増します。
クッション性のない靴や、ソールの摩耗が片寄っている靴を履き続けることも、バランスの崩れを助長します。
このように、骨盤・股関節・膝・足首はすべて連動して動いています。
腸脛靭帯炎の改善には、膝だけを治療対象とするのではなく、体全体のバランスを評価し、根本原因を明らかにすることが必要不可欠です。
太もものストレッチやマッサージでは改善しない理由はここのあります。
対策
腸脛靭帯炎を悪化させないための、日常生活での注意点をお伝えします。
以下のポイントを押さえることで、炎症を悪化させず、再発予防にもつながります。
■フォーム、シューズの見直し
・痛みがある場合は無理に走らず、まずは休息を優先してください。
・シューズの劣化はフォームの乱れにつながるため、踵の片減りなどがないか確認しましょう。
・スマホ撮影や専門家によるフォーム分析で、左右差や着地位置を確認するのも有効です。

■ストレッチとケア
・中殿筋、足首のストレッチを習慣にすることで、症状を軽減できます。
・初期の炎症期にはアイシング(1日2〜3回・15〜20分)を行いましょう。
・ゆっくりと湯船に浸かり温めることも重要です。
■姿勢・動作の見直し
・座る姿勢で体のバランスを崩してチェックしましょう。
・片足重心で立たないように意識することが大切です。
・痛みが強い時期は階段の上り下りを控え、エレベーター、エスカレーターを使いましょう。
ソファーに寄りかかり座る、脚を組むクセなど、小さな習慣も体のバランスに影響します。
これらを意識して見直すだけでも、膝への負担を大きく減らせます。
まとめ
腸脛靭帯炎による膝の外側の痛みは、走ることが好きな40代男性ランナーにとって非常につらいものです。
なかなか改善しない痛みに不安や、満足にトレーニングできない焦りもあるかもしれません。
ですが、原因をしっかりと見極め、体のバランスや動作のクセを整えることで、再び快適に走ることは十分に可能です。
何よりも大切なのは、痛みを体が出している重要なサインとして向き合うこと。
そのサインに気づき、適切に対応することで、今よりもっと強く、しなやかに走れる体を手に入れることができます。
まずは休息をとりながら日常生活での体のバランスを見直してみてください。
その上で体のゆがみが大きく、一人で解決できない際は、専門的な施術を受けてください。
当院でも体のゆがみを整え動きやすい体を作る施術を行っています。
ランナー膝、腸脛靭帯炎でお悩みの際は一度ご相談ください。
-
 腰の痛みと足のしびれでお悩みの方へ
― ゴルフを思いきり楽しめるようになった65歳男性のケース ―
「腰の痛みと足のしびれがありました」「ゴルフをしている時は、痛みを忘れるほどになりました」腰の痛みと足のしびれ
腰の痛みと足のしびれでお悩みの方へ
― ゴルフを思いきり楽しめるようになった65歳男性のケース ―
「腰の痛みと足のしびれがありました」「ゴルフをしている時は、痛みを忘れるほどになりました」腰の痛みと足のしびれ
-
 肩の痛み・慢性的な腰痛でお悩みはなぜ楽になったのか?
― 複数の不調が重なっていた47歳女性のケース ―
「3~4年続いている右頭のしびれや腰痛、四十肩がありました」 「ソフトな施術なのに痛みがとれるんです!!」
肩の痛み・慢性的な腰痛でお悩みはなぜ楽になったのか?
― 複数の不調が重なっていた47歳女性のケース ―
「3~4年続いている右頭のしびれや腰痛、四十肩がありました」 「ソフトな施術なのに痛みがとれるんです!!」
-
 「伸びない・しゃがめない」膝の痛みの原因とは?
― 動き方が変わることで改善していった50歳女性のケース ―
「膝が痛くて、まっすぐ伸びない、しゃがめない状態でした」「痛みがひどくなって歩けなくったらと不安でした。」膝の
「伸びない・しゃがめない」膝の痛みの原因とは?
― 動き方が変わることで改善していった50歳女性のケース ―
「膝が痛くて、まっすぐ伸びない、しゃがめない状態でした」「痛みがひどくなって歩けなくったらと不安でした。」膝の
-
 全身のこりと痛みでお悩みの方へ
― 呼吸の浅さと体の緊張が変化していった61歳男性のケース ― 「肩や腰をはじめ、あらゆるところがこって体全体
全身のこりと痛みでお悩みの方へ
― 呼吸の浅さと体の緊張が変化していった61歳男性のケース ― 「肩や腰をはじめ、あらゆるところがこって体全体
-
 繰り返す背中と首の痛みの原因とは?
―全身の緊張とバランスの崩れが影響していた43歳男性のケース ― 「何度も繰り返し起こる背中、首の張りが楽にな
繰り返す背中と首の痛みの原因とは?
―全身の緊張とバランスの崩れが影響していた43歳男性のケース ― 「何度も繰り返し起こる背中、首の張りが楽にな
てんま活法整骨院
まずはお気軽にお問合せくださいね。
電話番号:06-6352-7800
所在地 :大阪市北区松ヶ枝町1-41
JR東西線 大阪天満宮駅より徒歩6分 地下鉄南森町駅より徒歩8分
営業時間:平日 9:00〜21:00
土曜 9:00〜18:00
休診日:木曜日・日曜日・祝日